Травма грудной клетки
В этой статье особое место уделяется т.н. травматическому ОИМ. К сожалению, сейчас этот диагноз далеко не всегда выставляется или выставляется с опозданием, либо посмертно...
ТРАВМА ГРУДНОЙ КЛЕТКИВсе повреждения груди (одно- и двусторонние, открытые и закрытые, множественные и сочетанные с повреждениями других локализаций) могут сопровождаться нарушением целостности внутригрудных органов, создающих наибольшую опасность в связи с развитием таких угрожающих состояний, как плевропульмональный шок, массивный гемоторакс, напряженный пневмоторакс, острая тампонада сердца, разрыв аорты или ее крупной ветви, разрыв диафрагмы.Диагностика закрытых повреждений груди должна проводиться по следующей схеме.
- Выяснение обстоятельств и механизма травмы (прямой удар, сдавление грудной клетки).
- Оценка внешних клинических признаков (деформация груди, характер и частота дыхания, цианоз и др.).
- Проведение физикального исследования. Характерны локальная болезненность, крепитация, симптом “прерванного вдоха”, симптом Пайра (болезненность при наклонах в здоровую сторону), болезненность при осевых нагрузках, подкожная эмфизема, изменение перкуторного тона, аускультативные находки, изменение голосового дрожания. При наличии опыта тщательный осмотр, пальпацию и аускультацию можно провести за 5 минут. Нужно быстро выявить угрожающие жизни состояния и установить их причину. При осмотре отмечается наличие цианоза – признака нарастающей гипоксемии, обусловленной дыхательной недостаточностью. Если синюшную окраску имеют только лицо, шея и верхняя половина груди (симптом “декольте”), нужно заподозрить травматическую асфиксию, возникающую при сдавлении грудной клетки. Для травматической асфиксии характерны также точечные кровоизлияния в кожу, слизистые оболочки и конъюнктиву. Выявляется наличие самостоятельного дыхания, парадоксального дыхания (окончатый перелом ребер с флотацией грудной стенки), односторонние дыхательные движения (разрыв бронха, пневмоторакс, односторонний гемоторакс). Набухание мягких тканей, особенно век и шеи (подкожная эмфизема) – признак повреждения легкого или главного бронха. Обращают внимание на необычные дыхательные шумы, “сосущие” раны грудной стенки. При проникающих ранениях обязательно осматривают и переднюю, и заднюю поверхность туловища (на спине можно обнаружить выходное отверстие).
Измерение АД, частоты сердечных сокращений и пульса. Пульс пальпируют на каждой конечности. Отсутствие пульса может быть обусловлено повреждением крупного сосуда. Обязательно определяют артериальное давление на обеих конечностях.
Быстро пальпируют шею, грудь, руки и живот. Подкожная эмфизема – признак напряженного клапанного пневмоторакса или разрыва бронха. Последовательно пальпируют ребра и грудину, слегка сдавливают грудную клетку во всех направлениях. При переломах ребер со смещением возможно ранение органов грудной клетки острыми костными отломками. Набухшие непульсирующие шейные вены – признак развивающейся тампонады сердца. Кроме того, набухание шейных вен наблюдается во время агонии, а также при интенсивной инфузионной терапии.
При аускультации легких сравнивают дыхательные шумы в правом и левом легком. Если они отличаются, проводят перкуссию. Притупление перкуторного звука на пораженной стороне означает либо гемоторакс, либо ателектаз. Громкий тимпанический звук над одним легким, особенно в случае проникающего ранения с этой стороны, - признак пневмоторакса. Возможен напряженный пневмоторакс.
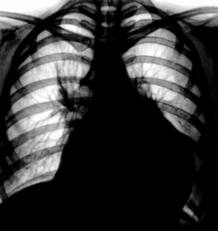
Проводить аускультацию сердца в условиях приемного отделения зачастую непросто, но крайне необходимо. Сердечные шумы могут свидетельствовать о повреждении одного из клапанов, разрыве сосочковых мышц или перегородки. Если во время диастолы выслушивается шум, напоминающий “хруст” (шум трения перикарда), в полости перикарда может находиться воздух. - Оценка результатов лабораторных исследований (гемограмма), аппаратно-инструментального исследования (рентгенография, бронхоскопия, ЭКГ, УЗИ и др.). Обычно достаточно “прикроватной” рентгенографии в прямой проекции, но если состояние пострадавшего позволяет, – дополнительно и в боковой.
Рентгенологические признаки, на которые обращают внимание в первую очередь:
- частичное или полное затемнение легочного поля (скопление крови);
- смещение средостения;
- подкожная эмфизема, пневмомедиастинум;
- переломы ребер (при переломах верхних ребер со смещением высока вероятность ранения крупного сосуда);
- расширение средостения (более 8 см в задней проекции у лежащего на спине взрослого больного – признак разрыва крупного сосуда);
- отсутствие контура дуги аорты в прямой проекции, задней или передней – признак повреждения аорты;
- отклонение назогастрального зонда вправо (возможно при разрыве аорты);
- увеличение тени сердца (гемоперикард или выпот в полость перикарда), выпрямление левой границы сердца;
- газовые пузыри желудка и кишечника над диафрагмой – разрыв диафрагмы;
- повреждения грудных и верхних поясничных позвонков.
ЭКГ проводят всем пострадавшим, особенно при указании на тупую травму – сильный удар в грудь, падение грудью на тупой предмет. Нарушения ритма сердечных сокращений, изменения сегмента ST и зубца Т, характерные для ишемии миокарда, являются признаками и ушиба сердца.ЭхоКГ – ценный диагностический метод, особенно при травме сердца – разрыве перегородок, клапанов сердца, крупных сосудов.Бронхоскопия показана при наличии кровохарканья после тупой травмы груди, ранении шеи, сквозном ранении средостения, выделении большого количества воздуха из плевральной полости по дренажам. Кроме того, бронхоскопию проводят для удаления аспирированных инородных тел (зубов).Торакоскопия по экстренным показаниям должна проводиться в операционной. Метод позволяет выявить кровотечение из межреберных артерий, гемоперикард, повреждение диафрагмы с выпадением органов брюшной полости в грудную, повреждение легких. Исследование может быть проведено под местной или общей анестезией с использованием современной эндоскопической техники.Достаточно трудным является этап диагностики, который проводится на фоне тяжелых кардиопульмональных расстройств. Жизненно важную роль приобретает срочное выявление и немедленное устранение нарушений проходимости дыхательных путей, ликвидация внутриплевральной компрессии (пневмо- или гемоторакс), острой тампонады сердца. При крайне тяжелом состоянии диагностический процесс совмещается с мероприятиями экстренной помощи.При травме сердца различают:
- ушиб сердца;
- сотрясение сердца;
- разрыв сердца (наружный и внутренний).
Ушибы сердца:
- повреждения клапанов,
- повреждения миокарда и проводящих путей,
- повреждения коронарных сосудов,
- комбинированные повреждения.
По степени тяжести различают: легкую, среднюю и тяжелую.Периоды течения:
- первичные травматические нарушения и рефлекторные изменения;
- травматический миокардит;
- стабилизация процесса;
- исход.
Все закрытые повреждения можно разделить на первично-травматические (сотрясение, ушиб и разрыв, травматический инфаркт), которые возникают сразу после травмы или в ближайший период после травмы (механического воздействия), и вторично-травматические - метаболические нарушения вследствие травмы.
Ушиб сердца возникает при внезапном ударе в грудную клетку в проекции сердца или в левую половину грудной клетки и реже - при ударе в правую половину. Механическое воздействие вызывает кровоизлияния в миокард, под эпи- или эндокард. При этом возможны разрывы или размозжение мышечных волокон, кровотечение из капилляров, мелких сосудов и т.д. Если у пострадавшего была ранее патология сердца,– возможно усугубление ее течения. Кровоизлияние в миокард может повлечь за собой сдавление сосуда, вследствие чего развивается инфаркт миокарда. Это осложнение может произойти и при тромбозе травмированной интимы коронарной артерии. Тромбоз неизмененной коронарной артерии происходит реже, как правило, это типично для атеросклеротически измененной артерии.Сотрясение сердца может повлечь за собой спазм венечных артерий с последующей ишемией и вызывается чаще волной сотрясения по типу травматического сегментарного спазма сосудов.Травматический разрыв сердца может быть результатом:
- резкого сужения грудной полости (завалы при землетрясении, сдавление между вагонами и пр.);
- одномоментного смещения (удар в проекции, падение с высоты и пр.);
- гидродинамического действия крови.
Большую роль играет и изменение метаболизма в миокарде, вызванное травмой.
При этом наблюдаются мелкие субэндо- или субэпикардиальные петехии, гематомы, это зависит редко от силы удара, чаще - от степени заполнения полостей сердца кровью. Даже небольшой удар может быть смертелен! Причем признаки воздействия могут быть как в месте приложения силы, так и в другом, противоположном месте (контрудар). Важно помнить, что страдает при травме не только сердечная мышца, страдают часто створки клапанов, сухожилия, оболочки.Клинические проявления зависят от вида травмы. Часто они сочетаются с симптомами травмы каркаса грудной клетки, легких, плевры, а при множественной травме – с повреждениями других органов. При ушибе сердца основным симптомом является боль из-за травмы ребер, плевры, сердца. Боль возникает сразу после травмы или через несколько часов и локализуется в месте ушиба или за грудиной, иррадиирует в спину, в обе руки, в челюсть, имитируя стенокардию. Боль при легкой травме может и отсутствовать и проявляться только при физической нагрузке. Могут быть также перебои в работе сердца, одышка и слабость.При осмотре внимательно исследуют всю грудную клетку, отмечая внешние признаки травмы. К важным признакам травмы относят нарушение частоты и ритма сердечных сокращений (синусовая тахикардия, могут быть брадикардия, преходящие экстрасистолы). У пожилых людей эти симптомы выявляются чаще и могут стать постоянными. При аускультации отмечаются глухость тонов, шум трения перикарда.При ушибе сердца симптомы появляются постепенно и регрессируют очень медленно.Сотрясение сердца чаще проявляется синдромом функциональных нарушений. Клинические симптомы в виде нарушений ритма сердечной деятельности (экстрасистолия, мерцание или трепетание предсердий, брадикардия, нарушение проводимости) могут быть отмечены немедленно после травмы. Боль наблюдается крайне редко и носит преходящий характер. При аускультации отмечается глухость сердечных тонов. Признаки могут наблюдаться в течение нескольких часов и быстро исчезать.Травматический инфаркт миокарда. Это чаще удел пожилых людей. Падение с ушибом груди о край тротуара может привести к ОИМ. У молодых пациентов это осложнение травмы - редкость и может наблюдаться только при сильной травме.Клиника не отличается от типичной клиники ОИМ, но только симптомы развиваются сразу после травмы в виде нарушений ритма, экстрасистолии. Течение обычно тяжелое или крайне тяжелое. Инфаркт миокарда развивается чаще в передней или передне-боковой стенке левого желудочка.Разрыв сердца - это нарушение целостности стенки. Возможно при разрыве нарушение целостности клапанов, папиллярных мышц.Различают два вида разрывов: внешний, когда формируется сообщение с другими органами или полостями (средостением, плевральной полостью или перикардом), и внутренний, когда формируется ненормальное сообщение между полостями (разрыв клапанов, перегородок). При внешних разрывах, как правило, наступает смерть из-за несвоевременности диагностики.К клиническим признакам внешнего разрыва сердца относят: гемотампонаду, признаки внутреннего кровотечения, повреждение коронарных сосудов, проводящих путей. Пострадавшие обычно бледные, с выраженной одышкой, нитевидным пульсом, коллапсом, границы сердца широкие, тонов практически не слышно. Могут быть нарушения ритма.Закрытые разрывы диагностируются с трудом и чаще с опозданием. Использование эхо-, ангиокардиографии, других методов (зондирование, сцинтиграфия) может способствовать ускорению диагностики. Обычно наблюдаются выраженная гипотония, необъяснимая тахикардия, грубый систолический шум на верхушке, одышка, цианоз, увеличение печени.Посттравматическая миокардиодистрофия обычно отмечается через 3-5 дней после травмы. Боли в левой половине грудной клетки плохо купируются приемом нитроглицерина. Проявление в виде различных нарушений ритма, глухих тонов, нарушений центральной гемодинамики.В диагностике травмы сердца огромное значение имеют тщательно собранный анамнез, анализ механизма травмы, тщательное клиническое обследование, функциональные методы исследования: ЭКГ, рентгенологическое, ультразвуковое, радиологическое, лабораторное исследования. Постановка диагноза затруднена особенно при бессознательном состоянии пострадавшего (сочетание с черепно-мозговой травмой). Обнаружение следов травмы грудной клетки - ссадин, кровоподтеков, подкожной эмфиземы, изменений звучности тонов (глухость, систолический шум, аритмии, падение АД) - существенно способствует диагностике. Имеются типичные изменения ЭКГ:
- Нарушение ритма; различные нарушения проводимости, вплоть до полной блокады.
- Изменения зубца Т (коронарный).
- Смещение сегмента ST.
- Увеличение амплитуды зубца Р.
В то же время отсутствие изменений на ЭКГ полностью не исключает травмы.Важным диагностическим признаком может быть определение в крови активности ферментов. В то же время высокое их содержание может быть следствием травмы поперечно-полосатой мускулатуры, печени, длинных трубчатых костей. Это проявление тяжести страдания: чем выше активность, тем тяжелее страдание и хуже прогноз!К открытым повреждениям сердца относят колото-резаные, резаные ранения (9-15% случаев проникающих повреждений грудной клетки). Впервые наложение швов на мышцу сердца было выполнено в 1881 году хирургом Робертсом (США). Но в те времена операция на сердце казалась столь невероятной, что знаменитый Т. Бильрот писал: “Хирург, который попытался бы сделать операцию на сердце, потерял бы всякое уважение своих коллег”.Современное развитие кардиохирургии, реанимации позволяет спасти многих пострадавших, однако летальность при открытых повреждениях сердца составляет 12-40%, причем на месте происшествия погибает от 57 до 81% от общего количества пострадавших.При ранениях сердца чаще повреждается левый желудочек, далее - правый, реже – правое и еще реже - левое предсердие. Раны могут быть одиночными, сочетанными с повреждениями легких, травмироваться могут коронарные сосуды и сосуды перикарда, проводящие пути.К клиническим проявлениям относят триаду признаков: наличие раны, тампонады сердца и кровотечения (45-50%). Диагностические ошибки часты. Заподозрить ранение сердца заставляет локализация раны на грудной клетке, расположенная между сосковыми линиями ниже ключиц и выше реберных дуг. Наличие кровотечения и его интенсивность подтверждают диагноз. Часто наружное кровотечение достаточно интенсивное, но может наблюдаться скопление крови в полости перикарда и в плевральной полости. При тампонаде сердца у 75% пострадавших наблюдаются бледность кожи, цианоз губ, набухание шейных вен, изменение ритма, падение АД, повышение ВД, глухость тонов, вплоть до их исчезновения (три последних симптома – триада Бека). Тампонада возможна при ранении сердца, возможно ли это при ранении сосудов перикарда – неизвестно. Состояние больных при развитии тампонады тяжелое или крайне тяжелое. Тяжесть состояния зависит от скорости накопления крови в перикарде, величины кровопотери и локализации раны в перикарде. Тампонада развивается, как правило, в ближайшие минуты после ранения, но может развиваться и через несколько часов. В полости перикарда может скопиться от 150 до 600 мл крови. Особенно неблагоприятны ранения основания сердца и верхних отделов межжелудочковой перегородки – опасных зон. В исходе травмы важно время от момента диагностики и до начала лечения. Правильный диагноз ставится в 60-63% случаев. В успехе диагностики и оказания помощи при таких травмах огромную роль играет организация экспресс-методов вплоть до операционной на колесах.В условиях стационара важнейшими методами диагностики остаются рентгеноскопия или рентгенография грудной клетки, позволяющие определить расширение границ сердечной тени, слабую пульсацию контуров, сглаженность талии сердца, наличие воздуха и жидкости в полости перикарда; эхокардиография и электрокардиография. Диагностическая пункция нецелесообразна и рискованна из-за возможности повторного ранения сердца и повторной тампонады, а при наличии сгустков – пункция неэффективна.Так, при обструкции дыхательных путей должна проводиться аспирация мокроты, крови, слизи с помощью вакуумного отсасывателя.При напряженном клапанном пневмотораксе показана срочная пункция плевры с последующим активным дренированием.Установка пассивного дренажа при гемотораксе позволяет уточнить объем и характер внутриплеврального кровоизлияния, реинфузировать полученную кровь и решить вопрос о необходимости неотложного оперативного вмешательства.О ведущей роли вентиляционных нарушений свидетельствуют цианоз кожи и слизистых, нарастающая одышка, набухание шейных вен, деформация и патологическая подвижность грудной клетки, снижение глубины вдоха и выдоха, наличие разнокалиберных хрипов при аускультации.В случае повреждения трахеи и бронхов возникают кровохарканье с нарастающей клинико-рентгенологической картиной эмфиземы средостения, ателектаза легкого.Диагностика пневмоторакса основывается на уменьшении дыхательных экскурсий груди на стороне повреждения, наличии подкожной эмфиземы на фоне высокого перкуторного звука, смещении границ средостения, исчезновении дыхательных шумов.При гемотораксе отмечаются гемодинамические расстройства (артериальная и венозная гипотензия, тахикардия), бледность, притупление перкуторного звука на стороне повреждения. Кровопотеря и сопутствующая ей гиповолемия, глубокая гипоксия, ацидоз являются признаками плевропульмонального шока, сопутствующего тяжелым травмам груди.Повреждения аорты и ее ветвей можно заподозрить по разнице пульсации справа и слева на сонных артериях и сосудах верхних конечностей. При аускультации иногда можно уловить шум над местом повреждения аорты.Если в повседневной жизни травмы грудной клетки не столь часты, то разрывы грудной аорты при этом в течение последних десяти-пятнадцати лет значительно возросли из-за участившихся автодорожных травм. В этих случаях повреждение очень быстро приводит пострадавшего к смерти из-за массивного внутриплеврального или, реже, перикардиального кровотечения.Это свидетельствует о необходимости скорейшей транспортировки пострадавшего в специализированное отделение (торакальное, сочетанной травмы или сосудистое). В таких центрах диагностика сосудистой травмы должна выполняться по срочным показаниям с целью уточнения показаний к операции (коррекции сочетанных повреждений органов). Единственным методом, позволяющим точно поставить диагноз разрыва аорты, является аортография. Она позволяет одновременно увидеть весь сосуд и его основные ветви, то есть все участки, на которых возможно повреждение.При проникающем ранении аорта может быть повреждена в любом месте. Реконструктивную операцию при разрыве аорты необходимо выполнять экстренно! Важными элементами успеха являются не только экстренная госпитализация и экстренная операция, но и квалификация и состав квалифицированной бригады (сосудистый хирург, травматолог, торакальный хирург, перфузиолог). В некоторых случаях разрыва восходящей части дуги аорты возникает необходимость подключения аппарата искусственного кровообращения. При отсутствии подобного оборудования перевод пострадавшего в кардиохирургическое отделение вряд ли будет оправдан из-за тяжести состояния.Схематически, в зависимости от степени тяжести травмы, могут быть представлены три степени срочности выполнения оперативного пособия.Травма, не совместимая с жизнью. Смерть пострадавшего чаще связана с остановкой сердца из-за массивной кровопотери. Обычно это происходит при транспортировке пострадавшего до прибытия в лечебное учреждение. Одним из немногих шансов является выполнение торакотомии в специализированной машине “скорой помощи” непосредственно на месте происшествия без анестезии и без строгого соблюдения асептики и антисептики на стороне открытой раны грудной клетки либо на стороне гемоторакса. В зависимости от топографии сосудистого повреждения удается под визуальным контролем придавливанием стерильной салфеткой либо пережатием сосуда снизить интенсивность кровопотери или полностью остановить кровотечение, одновременно контролировать сердечную деятельность, выполняя при необходимости прямой массаж, пережатие нисходящей аорты. При разрыве грудной аорты лишь такие решительные действия могут восстановить сердечную деятельность и сохранить адекватное, для сохранения жизнедеятельности важных органов, кровоснабжение. В такой ситуации при экстренной эвакуации пострадавшего одновременно может быть выполнена интубация трахеи и начало общей анестезии. Выполняется внутривенное капельное введение замещающих растворов через одну или несколько периферических вен. Рана прикрывается стерильной салфеткой и обрабатывается асептическим раствором.Одновременно с выполнением описанных манипуляций по рации сообщается в стационар о необходимости экстренной подготовки операционной (специальный инструментарий, протезы, оборудование, препараты крови и пр.) и специализированной хирургической бригады.Пострадавшие с нестабильной гемодинамикой. Часто наблюдаются ситуации, когда у пострадавшего длительное время сохраняется низкое артериальное давление, несмотря на проведение интенсивных реабилитационных мероприятий (сохраняющееся внутриплевральное или внутрибрюшное кровотечение, реже - формирование сдавливающей гематомы средостения с дыхательными расстройствами). В таких случаях нельзя исключать и острую тампонаду сердца, которая клинически проявляется яркой картиной предельно тяжелых гемодинамических расстройств. Пульс определяется лишь на крупных артериях, артериальное давление резко снижается, центральное венозное давление повышено, видно набухание шейных вен. Тоны сердца глухие.Важную роль в диагностике играет ЭКГ. В случае нарастания клиники тампонады должна быть выполнена декомпрессия перикарда путем пункции полости перикарда из эпигастральной области под местной анестезией.Диагностика сосудистых повреждений (в известных случаях и сердечных) несложна и свидетельствует о необходимости хирургического вмешательства по экстренным показаниям. Порой не так сложно провести дополнительное исследование (в частности, артериографию), как решиться отсрочить операцию. Важно правильно выбрать адекватные магистральные периферические вены для инфузионной терапии. В таких ситуациях пригодными оказываются вены нижних конечностей из-за возможного повреждения вен средостения и грудной клетки.В случае формирования гематомы средостения или шеи и средостения целесообразно соблюдать осторожность при интубации трахеи из-за возможного смещения трахеи.У пострадавших со стабильными показателями гемодинамики редко выявляются тяжелые, угрожающие жизни сосудистые травмы. В то же время они могут быть, и поэтому должны быть исключены все возможные повреждения основания шеи и верхней части грудной клетки.Диагностика ранений грудной аорты и ветвей дуги аорты в основании шеи должна быть направлена на исключение их запоздалого обнаружения. Выявление повреждений дыхательных путей, пищевода или спинного мозга ранее, чем сосудистых повреждений, не исключает их наличия в виде расслоения стенок или разрывов интимы. Наличие таких повреждений можно предположить по следующим клиническим признакам: отсутствие и снижение пульсации сонной артерии или периферических артерий верхних конечностей; наличие систолического шума или систолического дрожания, свидетельствующее о формировании артерио-венозной аневризмы; центральный неврологический дефицит (чаще в каротидном бассейне). Эти клинические симптомы травмы грудной клетки могут появиться с “опозданием”, в связи с чем пострадавший должен находиться под интенсивным наблюдением персонала.Рентгенография грудной клетки, не требующая специальной подготовки, выполняется с использованием обычного портативного аппарата “Арман” и представляет немало данных для исключения опасных для жизни повреждений.Травма аорты или магистральных сосудов при рентгеноконтрастном исследовании чаще имеет форму аневризмы, артерио-венозной фистулы или окклюзии ветвей дуги аорты. Иногда могут наблюдаться неровные контуры сосуда. Даже отсутствие каких-либо видимых сосудистых повреждений не исключает хирургического вмешательства, если клинические признаки свидетельствуют о формировании медиастинальной гематомы. Однако в большинстве случаев аортография позволяет не только диагностировать топографию повреждения, но и избрать рациональный операционный доступ.Выполненное рентгеновское исследование позволяет также оценить целостность костных структур, выявить наличие воздуха и жидкости в плевральных полостях и контузионных очагов в легких, определить характер легочного рисунка, контуры средостения и диафрагмы.Расширение тени средостения может указывать не только на разрыв аорты или других крупных сосудов, но и на повреждение пищевода. Это подозрение следует подтвердить или опровергнуть при повторной рентгенографии грудной клетки или с помощью контрастного исследования (прием внутрь водорастворимого контрастирующего вещества).Рентгеноконтрастное исследование помогает и в диагностике разрыва диафрагмы с пролабированием в плевральную полость органов живота.