Кожа новорожденного
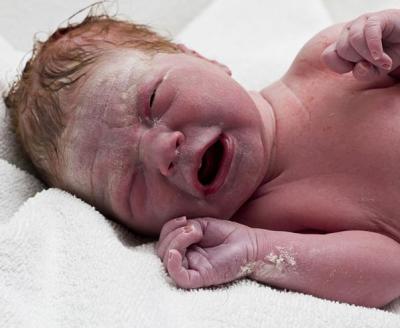
Первородная смазка (Vernix caseosa) - диагностика, лечение

Термин «vernix» имеет тот же корень что и слово «varnish» (в переводе с англ. - лак, лоск, глянец) и обозначает серовато-белый налет на коже новорожденных, который состоит из отшелушившегося эпидермиса плода и секрета сальных желез.
Эпидемиология первородной смазки Возраст: новорожденные. Пол: не имеет значения. Распространенность: наблюдается у всех младенцев. Патофизиология первородной смазки Считается, что первородная смазка защищает кожу новорожденных от воды и микробов.
Физикальное исследование первородной смазки
Внешний вид: липкое вещество сырообразной консистенции, которое высыхает и отшелушивается после рождения. Цвет: от серого до белого. Локализация: по всему кожному покрову. Дифференциальная диагностика первородной смазки Первородная смазка в целом имеет очень типичный внешний вид, но ее следует отличать от других пленочных оболочек, например, при коллодиевом плоде и плоде Арлекина. При этих двух патологических состояниях оболочки толще, неподвижные и сухие.
Течение и прогноз первородной смазки. У здорового младенца первородная смазка отделяется от кожи в течение 1-2 недель. Лечение первородной смазки Лечения не требуется. Большая часть первородной смазки обычно удаляется при рождении. Оставшаяся часть отпадает в течение первых недель жизни.
Современные рекомендации по уходу за новорожденным:
1. Полное погружение ребенка в воду при мытье до момента заживления пупочной ранки не рекомендуется.
2. При рождении кровь и меконий можно удалить теплой водой и ватными шариками.
3. Методики ухода за пуповиной и способы ее обрезания различаются. Некоторые методы включают местное нанесение спирта (протирание спиртом), антибиотиков (бацитрацин, полиспорин или неоспорин) или крема с сульфадиазином серебра (Сильвадене) на эту область при каждой смене пеленок. Обычно пуповина отпадает в течение 7-14 дней.
4. До заживления пуповины/места ее обрезания рекомендуется частичная обработка ватными шариками и теплой водой. После заживления открытых ранок ребенка можно осторожно погружать в теплую воду, моя «с головы до пят».
5. Желательно избегать использования ароматизированного мыла и пены для ванны. Моющие средства без отдушек и не содержащие мыла обладают наименьшим раздражающим действием. Другие очищающие средства могут использоваться только на загрязненных участках и должны быть сразу же смыты.
6. После купания кожу младенца необходимо высушить промакивающими движениями, не вытирая ее. Первородная смазка может оставаться в течение нескольких недель. Местное использование увлажняющих средств обычно не рекомендуется.
Мраморная кожа - диагностика, лечение

Мраморная кожа - физиологические красно-синие сетчатые пятна на коже новорожденных. Наблюдаются при незрелой физиологической реакции на холод и проявляются в виде дилатации капилляров и небольших венул. Изменения на коже обычно исчезают при согревании, и феномен регрессирует по мере взросления ребенка.
Обратите внимание! Тогда как мраморная кожа является в основном вариантом нормы, ее аналог у взрослых, сетчатое ливедо, может быть связан с заболеваниями соединительной ткани и сосудов. Эпидемиология мраморной кожи Возраст: начало в течение первых 2-4 недель жизни при воздействии холода. Пол: не имеет значения. Распространенность: чаще у недоношенных.
Патофизиология мраморной кожи. Считается, что этот процесс связан с незрелостью вегетативной нервной системы новорожденных. Реакция является физиологической нормой и исчезает по мере взросления ребенка. Анамнез мраморной кожи Сетчатые пятна, исчезающие при согревании.
Физикальное исследование мраморной кожи. Тип высыпаний: сетчатые пятна. Цвет: красновато-синие. Локализация: диффузное расположение, симметрично на туловище и конечностях. Дифференциальный диагноз мраморной кожи При мраморной коже прогноз благоприятный, это расстройство купируется самостоятельно. Его можно спутать с врожденной телангиоэктатической мраморной кожей (ВТМК), это более тяжелое состояние, которое также может появляться при рождении в виде сетчатого сосудистого рисунка. Это редкое, хроническое, рецидивирующее заболевание сосудов, которое приводит к стойким рубцовым изменениям кожи.
Течение и прогноз мраморной кожи. Рецидив после первого месяца жизни не характерен. Сохранение симптомов после неонатального периода - возможный признак трисомии 18 пары хромосом, синдрома Дауна, синдрома Корнелии де Ланге, гипотиреоидизма, или ВТМК.
Лечение и профилактика мраморной кожи. Обычно симптомы регрессируют самостоятельно.
Неонатальная потеря волос - диагностика, лечение

Неонатальные волосы при рождении активно растут в фазе анагена, но в течение первых нескольких дней жизни переходят в фазу телогена (последний период перед выпадением). Следовательно, выраженное выпадение волос в течение первых 3-4 месяцев жизни является нормой.
Обратите внимание! Иногда родители жалуются, что причиной потери волос служит сон в положении лежа на спине. Но положение тела во сне только усиливает нормальную потерю волос, и не является его причиной. Синоним: телогеновое облысение {Telogen effluvium).
Эпидемиология неонатальной потери волос. Возраст: новорожденные, наблюдается от 3 до 4 месяцев. Пол: не имеет значения. Распространенность: в разной степени наблюдается у всех младенцев.
Патофизиология неонатальной потери волос. В цикле развития волоса выделяют 3 фазы: 1. Анаген (фаза активного роста, длится обычно от 2 до 6 лет). 2. Катаген (короткая частичная фаза дегенерации, которая длится от 10 до 14 дней). 3. Телоген (фаза покоя и выпадения волос, которая длится от 3 до 4 месяцев. На здоровой коже волосистой части головы 89% волос находятся в фазе анагена, 1% - в фазе катагена и 10%.- в фазе телогена.
Причина неонатальной потери волос. заключается в том, что большинство волос из фазы анагена при рождении спонтанно переходят в фазу телогена в течение первых дней жизни, что приводит к потере волос на всей волосистой части головы в течение 3-4 месяцев.
Анамнез неонатальной потери волос. В течение первых 3-6 месяцев жизни происходит физиологическое выпадение волос новорожденных. В некоторых случаях рост новых волос компенсирует выпадение, которое может происходить практически незаметно.
Физикальное исследование. неонатальной потери волос Тип высыпаний: нерубцовая алопеция. Локализация: диффузное вовлечение кожи всей волосистой части головы. Дифференциальный диагноз неонатальной потери волос Выпадение волос у новорожденных - нормальный физиологический процесс, который диагностируется на основании клинико-анамнестических данных. В затылочной области алопеция может быть более выражена вследствие трения и давления во время сна в положении лежа на спине. Течение и прогноз неонатальной потери волос У здоровых младенцев потеря волос к 6-12 месяцу жизни прекращается.
Лечение неонатальной потери волос . Лечения не требуется. Родителям следует объяснить, что выпадение волос у новорожденного - это нормальный физиологический процесс и что волосы вырастут к 6-12 месяцу жизни без лечения.
Токсическая эритема новорожденных - клиника, диагностика, лечение

Токсическая эритема новорожденных - кратковременная пятнистая эритема с везикулой в центре, наблюдаемая у новорожденных и протекающая благоприятно.
Эпидемиология токсической эритемы новорожденных. Возраст: новорожденные. Пол: не имеет значения. Распространенность: точных данных нет, сообщается о развитии заболевания у 4,5-70% доношенных детей, у недоношенных детей заболевание встречается реже.
Патофизиология токсической эритемы новорожденных. Причина токсической эритемы неизвестна. Предполагается наличие эозинофильной реакции как реакции гиперчувствительности, но выявить специфический аллерген не удалось. Анамнез токсической эритемы новорожденных Пятнистая эритема с образованием пузырьков и пустул в центре появляется между 24 и 48 часами жизни.
Клиника токсической эритемы новорожденных. Тип высыпаний: эритематозные пятна 2-3 см в диаметре с формированием в центре папулы, везикулы или пустулы размером 1-4 мм. Цвет: эритематозный. Локализация: грудь, спина, лицо и проксимальные сегменты конечностей, ладони и подошвы не поражаются. Диагностика токсической эритемы новорожденных При окрашивании содержимого везикул по методу Райта выявляется преобладание эозинофилов. Окрашивание по Граму даст отрицательный результат.
Дифференциальная диагностика токсической эритемы новорожденных. Токсическую эритему следует дифференцировать от красной потницы и транзиторного неонатального пустулезного меланоза. Высыпания при токсической эритеме обычно крупнее, чем при красной потнице и имеют более широкую светлую кайму по периферии. При транзиторном неонатальном пустулезном меланозе в содержимом пузырька преобладают нейтрофилы, а не эозинофилы, при этом заживление обычно происходит с исходом в остаточную гиперпигментацию. Результаты бактериального и микологического культурального исследований высыпаний при токсической эритеме отрицательные, в отличие от врожденного кандидоза и бактериальных инфекций новорожденных. Дифференциальный диагноз следует проводить и с более серьезными заболеваниями, такими как герпетическая инфекция и гистиоцитоз из клеток Лангерганса. При этом для уточнения диагноза этих заболеваний, которые нельзя пропустить, может потребоваться вирусологическое исследование и биопсия кожи.
Лабораторные исследования токсической эритемы новорожденных. Окраска по Райту: при окраске по Райту мазка из содержимого везикул выявляется эозинофилия. Окраска по Граму: препарат грамотрицательный. Патогистология: интраэпидермальные везикулы, заполненные эозинофилами. Анализ крови: периферическая эозинофилия до 20% в некоторых случаях.
Течение и прогноз токсической эритемы новорожденных. Высыпания могут возникать с момента рождения до десятого дня жизни, отдельные элементы сыпи регрессируют ко второй неделе.
Лечение токсической эритемы новорожденных не требуется.
Транзиторный неонатальный пустулезный меланоз - клиника, диагностика, лечение

Транзиторный неонатальный пустулезный меланоз - доброкачественное заболевание новорожденных, регрессирующее самостоятельно, характеризующееся появлением эритематозных пятен и поверхностных везикулопустул, которые регрессируют с формированием поствоспалительной гиперпигментации.
Обратите внимание! Очень часто, в особенности у переношенных детей, выявляются только гиперпигментированные пятна, а пустулы и везикулы отсутствуют. Эпидемиология транзиторного неонатального пустулезного меланоза Возраст: новорожденные. Пол: не имеет значения. Раса: чаще у темнокожих.
Распространенность: 0,2-4% новорожденных. Патофизиология транзиторного неонатального пустулезного меланоза Патогенез неизвестен.
Анамнез транзиторного неонатального пустулезного меланоза Идиопатические поверхностные стерильные везикулы и пустулы, которые присутствуют после рождении в течение 12-24 часов и регрессируют с появлением гиперпигментированных пятен, которые медленно исчезают в течение нескольких месяцев.
Клиника транзиторного неонатального пустулезного меланоза. Тип высыпаний: мельчайшие везикулы или вскрывшиеся высыпания с воротничком чешуек. В целом фоновая эритема минимальна или отсутствует. Цвет: на месте разрешения везикул и пустул могут развиваться гиперпигментированные пятна. Локализация: скопления на лице, туловище и проксимальных отделах конечностей, редко на ладонях и подошвах.
Диагностика транзиторного неонатального пустулезного меланоза. В содержимом везикул при окраске по Райту преобладают нейтрофилы. Окраска на бактерии по Граму отрицательна. Дифференциальная диагностика транзиторного неонатального пустулезного меланоза Включает токсическую эритему новорожденных, стафилококковые и другие бактериальные инфекции, кандидоз, герпес и потницу. Лабораторные исследования при транзиторном неонатальном пустулезном меланозе Мазок по Райту: в мазке из везикул выявляются многочисленные нейтрофилы и единичные эозинофилы. Окраска по Граму: препарат грамотрицательный.
Патогистология: в области везикул выявляются интраэпидермальные пузырьки, заполненные нейтрофилами. В области гиперпигментированных пятен определяется умеренный гиперкератоз и гиперпигментация в базальных отделах.
Течение и прогноз. транзиторного неонатального пустулезного меланоза Везикулы и пустулы обычно исчезают к пятому дню жизни, гиперпигментированные пятна регрессируют в течение 3-6 месяцев.
Лечение транзиторного неонатального пустулезного меланоза не требуется.
Красная волчанка новорожденных - клиника, диагностика, лечение

Неонатальная красная волчанка (НКВ) - редкое аутоиммунное заболевание, обусловленное трансплацентарным проникновением антител от матери к плоду. Кожные поражения обычно не оставляют рубца и похожи на таковые при подострой кожной красной волчанке у взрослых. Появление высыпаний может сопровождаться нарушением сердечной проводимости, заболеваниями печени и желчевыводящих путей, а также гематологическими нарушениями.
Обратите внимание! Если у новорожденного подозревают «распространенный микоз», следует исключить красную волчанку новорожденных.
Эпидемиология красной волчанки новорожденных. Возраст: высыпания на коже могут присутствовать при рождении или появляться в течение первых месяцев жизни. Сыпь, как правило, сохраняется в течение нескольких недель или месяцев, но, как правило, исчезает к шестимесячному возрасту. Блокада сердца обычно возникает при внутриутробном развитии (около 18 недели беременности, может быть и позже) и в целом необратима. Пол: не имеет значения. Распространенность: неизвестна. Согласно расчетам основанным на анализе частоты случаев врожденной блокады сердца, в которых наиболее вероятной причиной была НКВ, приблизительная распространенность этого заболевания составляет около 1 на 20000 новорожденных.
Этиология: считается, что материнские аутоантитела проникают через плаценту во время беременности и обусловливают развитие кожных и системных симптомов НКВ. У многих матерей пациентов с красной волчанкой новорожденных симптомы поражения соединительной ткани отсутствуют.
Патофизиология красной волчанки новорожденных. В организме матерей детей с неонатальной красной волчанкой имеются аутоантитела (в 95% случаев выявляются анти-Ro/SSA, у других - анти-La/SSb или анти-UlRNP). Эти IgG антитела проходят через плаценту от матери к плоду и могут обнаруживаться в сыворотке крови плода. Скорее всего, эти антитела приводят к появлению кожных и системных проявлений при неонатальной красной волчанке. Высыпания на коже носят временный характер и начинают исчезать при разрушении материнских аутоантител в организме ребенка (обычно в шестимесячном возрасте) или еще раньше. Нарушение проводимости может быть вызвано влиянием на специфические серотонинергические рецепторы сердца, опосредованным анти-Ro/SSA антителами.
Клиника красной волчанки новорожденных. Примерно в половине случаев НКВ сообщается о появлении высыпаний на коже, и в половине - о врожденной блокаде сердца. Примерно в 10% случаев отмечается и то, и другое. Тип высыпаний: шелушащиеся бляшки, атрофия эпидермиса. В целом, рубцы или фолликулярный гиперкератоз отсутствуют. Цвет: розовый, эритематозный. Возможна гипопигментация. Форма: округлая, овальная или кольцеобразная. Локализация: часто на лице и волосистой части головы. Высыпания могут концентрироваться в периорбитальной и скуловой области. Возможны распространенные высыпания. Обычно заболевание сопровождается полной сердечной блокадой, которая начинается в период внутриутробного развития. Иногда встречаются менее тяжелые нарушения проводимости. Фиброз атриовентрикулярного узла (в редких случаях, синоаурикулярного узла) может привести к брадикардии. НКВ обычно проявляется изолированной блокадой сердца в отсутствие других заболеваний сердца. Неонатальная красная волчанка может проявляться поражением печени, тромбоцитопенией и лейкопенией.
Дифференциальная диагностика красной волчанки новорожденных. Кожные высыпания у новорожденных дифференцируют с шелушащимися эритематозными бляшками, которые возникают, например, при себорее, экземе, псориазе или микозе. Блокаду сердца можно обнаружить во время акушерских обследований и подтвердить при УЗИ плода. Наконец, диагноз может быть подтвержден при серологическими методами. Лабораторные исследования при красной волчанке новорожденных
Патогистология: в биоптате пораженной кожи выявляются изменения, сходные с таковыми при подострой кожной красной волчанке. Определяются вакуольная дегенерация базальных клеток эпидермиса и рассеянные мононуклеарные клеточные инфильтраты в поверхностных отделах дермы. При иммунофлюоресцентном окрашивании выявляются зернистые отложения IgG в области дермоэпидермального соединения и вариабельные отложения С3 и IgM. Серологическое исследование: для выявления аутоантител следует провести анализ сыворотки крови матери и ребенка. В 95% случаев выявляются антитела анти-Ro/SSA. Анти-La/SSB антитела также могут присутствовать, но практически никогда не появляются в отсутствие анти-Ro/SSA антител. Анти-U1RNP аутоантитела ответственны за развитие случаев красной волчанки новорожденных без анти-Ro/SSA антител. Другие методы: начиная с шестнадцатой недели беременности при акушерском обследовании может быть выявлено замедление скорости проведения импульсов в сердце плода, блокада сердца может быть подтверждена при УЗИ. Течение и прогноз красной волчанки новорожденных У детей с красной волчанкой новорожденных, переживших неонатальный период, прогноз хороший, аутоиммунное заболевание развивается редко. Предполагаемая летальность составляет 10%, при этом смерть наступает в результате трудноизлечимой сердечной недостаточности в неонатальном периоде. У матерей детей с красной волчанкой новорожденных частота спонтанных абортов не повышается, но часто развивается аутоиммунное заболевание, в среднем через 5 лет после родов. Риск неонатальной красной волчанки при следующих беременностях у матерей детей с НКВ составляет приблизительно 25%.
Кожные проявления красной волчанки новорожденных. Кожные высыпания при красной волчанке новорожденных носят доброкачественный характер и существуют недолго, сохраняясь обычно в течение нескольких недель или месяцев и регрессируя к шестому месяцу жизни, иногда с остаточной поствоспалительной гиперпигментацией или атрофией, которые постепенно разрешаются. Общие проявления красной волчанки новорожденных. Несмотря на полную сердечную блокаду и последующее замедление частоты сердечных сокращений, состояние детей с поражением сердца при неонатальной красной волчанке чаще всего хорошо компенсировано. Половине из них лечение не требуется, в остальных случаях необходим искусственный водитель ритма. Приблизительно у 10% детей улучшения, даже при установке водителя ритма не отмечается, вероятно, из-за поражения миокарда, и они умирают вследствие неизлечимой сердечной недостаточности.
Тактика ведения красной волчанки новорожденных во время беременности. Женщинам с симптомами, характерными для циркуляции анти-Ro/SSA антител (синдром Шегрена, системная и кожная форма красной волчанки, артралгии, сухость глаз, сухость слизистой оболочки полости рта или фоточувствительность) во время беременности назначают исследование аутоантител. Также следует обследовать женщин с блокадой сердца у их детей в анамнезе или другими признаками/симптомами, указывающими на красную волчанку новорожденных. Важно помнить, что у 50% женщин, дети которых страдают красной волчанкой новорожденных, симптомы заболевания во время родов отсутствуют, и, наоборот, у большинства женщин с анти-Ro/ SSA антителами дети будут здоровы. Установлено, что красной волчанкой новорожденных страдают дети только 1-2% женщин с анти-Ro/SSA антителами.
Факторы риска включают рождение детей с красной волчанкой новорожденных в анамнезе и наличие кожной формы красной волчанки у матери. Скрининговые тесты должны включать флюоресцентное исследование на анти-Ro/SSA, анти-La/SSB и анти-UlRNP аутоантитела. Для выявления замедления частоты сердечных сокращений плода важен акушерский скрининг. В случае подтверждения блокады сердца, для своевременного выявления водянки плода, необходимо тщательное наблюдение за его состоянием. Родильный зал должен быть специально оборудован для рождения ребенка с сердечной недостаточностью. При возникновении угрозы для жизни во время беременности следует использовать системные кортикостероиды и плазмаферез.
Ведение красной волчанки новорожденных в неонатальный период. Кожные проявления. Заболевание кожи в целом носит доброкачественный характер и регрессирует самостоятельно. Поддерживающий уход включает максимальную защиту от солнца и нанесение местных стероидных препаратов при выраженных высыпаниях. Системное лечение не показано. Общие проявления. Лечение заболевания сердца показано не всегда. У детей с сердечной недостаточностью из-за нарушения проводимости терапией выбора является имплантация водителя сердечного ритма.
Врожденная аплазия кожи - клиника, диагностика, лечение

Врожденная аплазия кожи - это врожденный дефект кожи волосистой части головы, характеризующийся очаговой потерей эпидермиса, дермы и иногда подкожной жировой клетчатки.
Эпидемиология врожденной аплазии кожи. Возраст: присутствует с рождения. Пол: не имеет значения. Распространенность: неизвестна, предположительно 1:10000. Этиология: в большинстве случаев неизвестна, однако заболевание иногда наблюдается при генетических синдромах, мумификации плода и воздействии тератогенов. Генетика: заболевание носит спорадический характер, описаны единичные семейные случаи.
Патофизиология врожденной аплазии кожи. Точный механизм этого заболевания неизвестен. Предполагается, что врожденная аплазия кожи обусловлена неполным закрытием нервной трубки или эмбриональной задержкой развития кожи. Анамнез врожденной аплазии кожи Врожденная аплазия кожи проявляется при рождении в виде бессимптомной язвы, расположенной на коже волосистой части головы, которая заживает с исходом в рубец. Очаги поражения, развившиеся на более ранних сроках беременности, при рождении определяются в виде похожих на мембрану рубцов.
Клиника врожденной аплазии кожи. Тип высыпаний: язвы волосистой части головы, которые замещаются рубцом. В рубце волосы или придатки кожи отсутствуют. Размер: 1-3 см, иногда очаги поражения могут быть крупнее. Форма: округлая, овальная, или звездо образная. Количество: единичные высыпания (70% случаев), два очага поражения (20% случаев), три или более очагов поражения (10% случаев). Цвет: от розового до красного, при заживлении - серовато-белого. Локализация: теменная область, срединная линия (50% случаев) или соседние участки. Патофизиология врожденной аплазии кожи Точный механизм этого заболевания неизвестен. Предполагается, что врожденная аплазия кожи обусловлена неполным закрытием нервной трубки или эмбриональной задержкой развития кожи.
Анамнез врожденной аплазии кожи. Врожденная аплазия кожи проявляется при рождении в виде бессимптомной язвы, расположенной на коже волосистой части головы, которая заживает с исходом в рубец. Очаги поражения, развившиеся на более ранних сроках беременности, при рождении определяются в виде похожих на мембрану рубцов. Клиника врожденной аплазии кожи Тип высыпаний: язвы волосистой части головы, которые замещаются рубцом. В рубце волосы или придатки кожи отсутствуют. Размер: 1-3 см, иногда очаги поражения могут быть крупнее. Форма: округлая, овальная, или звездо образная. Количество: единичные высыпания (70% случаев), два очага поражения (20% случаев), три или более очагов поражения (10% случаев). Цвет: от розового до красного, при заживлении - серовато-белого. Локализация: теменная область, срединная линия (50% случаев) или соседние участки (30% случаев). Редко лицо, туловище, конечности.
Общие проявления врожденной аплазии кожи. Обычно врожденная аплазия кожи проявляется в виде изолированного поражения кожи. В редких случаях возможно сочетание с другими врожденными патологическими изменениями, например, скелета, сердца, нервной системы или сосудов. Дифференциальная диагностика врожденной аплазии кожи Диагноз врожденной аплазии кожи основывается на данных анамнеза и клинического обследования. Заболевание необходимо дифференцировать с повреждениями кожи волосистой части головы электродами монитора, щипцами и другими ятрогенными травмами во время родов, а так же с неонатальной герпесвирусной инфекцией.
Лабораторная диагностика врожденной аплазии кожи. Патогистология: в биоптате кожи обнаруживают отсутствие эпидермиса и придатков кожи. В дерме отмечается уменьшение содержания эластической ткани, в некоторых случаях - утрата всех слоев кожи и подкожной жировой клетчатки. Течение и прогноз врожденной аплазии кожи Прогноз врожденной аплазии кожи при изолированном поражении хороший. Язвы обычно заживают с образованием рубцов в течение нескольких недель. Зарубцевавшийся участок остается в виде бессимптомного очага поражения на всю жизнь.
Лечение врожденной аплазии кожи
Местный уход за изъязвленным участком:
1. Мягкое очищение пораженного участка теплой водой и ватными шариками.
2. Нанесение тонкого слоя антибактериальных мазей (бактробан, бацитрацин, полиспорин или неоспорин) для профилактики вторичной инфекции.
3. Наложение повязки для предотвращения травматизации. Очаг поражения заживет с образованием рубца и по мере роста ребенка рубцы обычно становятся незаметными и закрываются окружающими волосами.
Варианты ведения врожденной аплазии кожи:
1. Лечение не проводится. Зарубцевавшиеся участки ежегодно осматриваются для выявления любых изменений, поскольку образование рубцов связано с повышенным риском злокачественной трансформации.
2. Хирургическая коррекция или трансплантации волос.
Odos центр Дверей Архангельск. . phenoma.ru