Интубация трахеи в практике скорой помощи.
Вы анестезиолог-реаниматолог со стажем, тогда эта статья не для Вас. Мой стаж анестезиолога 20 лет, но до того как стать анестезиологом, я 5 лет работал врачом бригады интенсивной терапии скорой помощи. Это дань памяти и тем трудностям и сомнениям, с которыми я столкнулся в то давнее время.
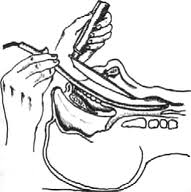
Во время специализации по анестезиологии выбора не было. В клинике использовался только прямой клинок ларингоскопа. Он имеет то преимущество, что упрощает интубацию без проводника, когда, смазанная глицерином, трубка вводится в гортань прямо по поверхности клинка. Всё остальное – минус.
Принципиальная разница в технике интубации с использованием прямого клинка от техники с использованием изогнутого, в том, что конец прямого клинка должен подцепить и приподнять надгортанник. Лишь тогда откроется вход в гортань. Конец изогнутого клинка ставится в языконадгортанную складку, после чего, доступ в гортань откроется лишь после тракции тканей кверху, совершаемой концом ларингоскопа. Меньше риск травмирования надгортанника, чем при использовании прямого клинка. Лучше обзор полости рта. Больше места для манипуляции трубкой при интубации. Я давно использую только изогнутый клинок ларингоскопа, как наиболее физиологичный. Вот только в трубку необходимо вставить проводник! Обязательно применяется достаточно жёсткий проводник интубационной трубки. Если нет современного, представляющего собой металлическую проволоку в пластиковой оболочке, используй, изготовленный из маточного зонда, после разрезания петли ручки в месте спайки, с ограничителем, установленным по длине трубки. Ограничитель представляет собой пробку от флакона, через прокол в которой продет проводник. Жёсткость, приданная трубке проводником, позволяет уверенно манипулировать концом трубки, избегая лишних движений и травм. Конец проводника не должен выступать из трубки, для чего и применяется ограничитель. Кто сомневается в необходимости жёсткого проводника, может проделать простой опыт. Возьмите портексную трубку без проводника, уприте её конец в свою ладонь и попробуйте его сместить движением противоположного конца.
Пружинит? А потом прыгает? Вот и не создавйте дополнительных сложностей! Некоторые умельцы из числа опытных предпочитают заранее сворачивать трубку в кольцо. Этого делать не надо, если пользуетесь проводником, поскольку деформируется кончик трубки, что иногда затрудняет введение трубки в просвет гортани.
Чрезвычайно важно избежать принудительной вентиляции лёгких через маску дыхательного аппарата до интубации, сдавления и, даже, прикосновения к области живота, поскольку именно в этом случае риск регургитации наибольший из-за создания положительного давления в желудке. Безопасно перенести период апноэ помогает предшествующее вводному наркозу и интубации ингаляции 100% кислорода при сохранённом самостоятельном дыхании. Во время вводного наркоза и интубации используется возвышенное положение головного конца, обязательно применяется приём Селика. Если время и ситуация позволяет, при отсутствии противопоказаний к зондированию желудка, целесообразно перед интубацией провести его декомпрессию, путём введения в желудок толстого зонда. Без промывания!
Хорошо, если выйдут газы и хотя бы часть желудочного содержимого. Премедикация атропином в дозе 0,1 мг на 10 кг веса целесообразна. Вместе с атропином могут быть использованы промедол и димедрол Наркоз должен наступить быстро и быть достаточной глубины. Этому требованию отвечает применение, например, кетамина в дозе 2 мг/кг. Считаю важным условием атравматичности и быстрой интубации полную мышечную релаксацию. С этой целью, без задержки после введения кетамина, предугадывая достаточную глубину наркоза по быстроте его наступления, применяется листенон (дитиллин) в дозе 1,5 - 2 мг/кг. Положение головы (джексоновское или классическое) выбирается индивидуально.
В этих условиях, обычно, интубация занимает менее 10 секунд и не отражается на насыщении крови кислородом. В тех редких случаях, когда интубация не удаётся с первой попытки, всё же требуется принудительная вентиляция лёгких между попытками интубации и здесь важно избежать отрицательного давления в контуре, которое иногда создаётся при пользовании дыхательным мехом или вследствие несовершенства клапанов дыхательных аппаратов. Поэтому, безусловно, правильнее пользоваться мешком или прикладывать маску только во время вдоха. Избыточного давления при котором воздух попадает в желудок, удаётся избежать либо, прерывая аппаратный вдох снятием маски до его окончания, при заметной экскурсии грудной клетки, компенсируя минутный объём увеличением частоты, либо вентиляцией вручную, дыхательным мешком и установке клапана разгерметизации на давление 15 см водного столба. В дальнейшем желудок зондируется после интубации и перевода на ИВЛ, чтобы избежать рвоты и аспирации на выходе из наркоза. Интубационная трубка удаляется чаще при признаках восстановления сознания, самостоятельного дыхания и достаточном восстановлении мышечного тонуса.
Диаметр интубационной трубки, говорят, должен соответствовать диаметру мизинца пациента. Однако, на практике, у взрослых наиболее универсальной является трубка №8. Через такую трубку возможна санация бронхов с применением большинства бронхоскопов. Часто реаниматологи настаивают на интубации трубками максимально возможного диаметра, но в моей практике не было случая, чтобы возникали проблемы при ИВЛ у взрослых, начиная с трубки №7 и больше. Применение трубки меньшего диаметра снижает частоту неудачных интубаций.
Говоря о назотрахеальной интубации, следует помнить, что это удел реаниматологов, а не скорой помощи. Дополнительно к ларингоскопу и проводнику, при этом, требуются гортанные щипцы. На то, что удастся направить трубку в гортань без ларингоскопа и гортанных щипцов, поворачивая голову пациента, слушая дыхание у наружного конца трубки, я не надеюсь. Равно, Бог миловал и от интубации по пальцам без ларингоскопа.
А вот на что особо хочу обратить внимание, так это на техническое состояние ларингоскопов. Ларингоскоп завода «Красногвардеец» имел до 16 неспаянных контактов в своей электрической цепи! При этом они активно окислялись при существовании биметаллической пары сталь – латунь. Так что выход из строя этого прибора с частотой раз в три месяца не был для меня неожиданностью. С тех пор ситуация несколько улучшилась, но не настолько, как бы того хотелось. Запасной ларингоскоп на рабочем месте, отнюдь, не роскошь.
К интубации, безусловно, следует прибегать в случае клинической смерти, глубокой коме с нарушением дыхания, особенно, при неэффективности масочной ИВЛ. При сохранённом мышечном тонусе, активных движениях, пусть это делают реаниматологи с использованием наркоза и релаксантов. Не торопитесь! Слухи о неэффективности масочной ИВЛ сильно преувеличены. Спецы должны успеть. Используйте тройной приём Сафара, воздуховод нужной длины. И только, если этого не достаточно, выбирайте трубку, вставляйте в неё проводник, придайте трубке необходимый изгиб, включайте ларингоскоп и интубируйте. Полагаю, терять уже больше нечего.
Конец трубки на сантиметр вошёл в гортань, фиксируй трубку своей рукой, попроси коллегу плавно удалить проводник и продвинь манжетку за голосовые связки. Извлеки ларингоскоп, раздуй манжетку, ориентируясь по наружному баллончику, присоедини трубку к коннектору дыхательного аппарата. Привяжи трубку куском бинта, оборачивая его вокруг трубки и вокруг головы пациента, или клей её полосками пластыря к щеке и верхней губе. Не забудь, дыши! Вся надежда на тебя.
Dr_Yershov
|
|
Напрасно Вы так прошлись по "слепому" методу назотрахеальной интубации. Этот метод очень прост в освоении и почти в 90% случаев гарантирует интубацию с первой попытки без щипцов (мои личные наблюдения). Хорош метод еще и тем, что может использоваться у пациентов без выключения сознания, и, тем более, без миорелаксантов. Это м.б. важным в некоторых особых ситуациях, например - при астматическом статусе. Диаметр трубки не должен быть больше 7,5, - иначе высока вероятность травмы слизистой при интубации через нос. Перед интубацией желательна анестезия носовых ходов. |
Кирюха
|
|
"Некоторые умельцы из числа опытных предпочитают заранее сворачивать трубку в кольцо. Этого делать не надо..." Западные "умельцы", а западные, к сожалению, теперь несколько "продвинутей", все же рекомендуют. Самый кончик можно и подразогнуть непосредственно перед. Еще трубки термолабильны.Хотите жесткости-не согревайте, хотите мягкости-наоборот. "...обязательно применяется приём Селика..." Достаточно вызвать его по имени, и он применяется.Чего неумеющим не пояснили, что это прием непрерывного на время от начала интубации до раздувания манжеты трубки довольно сильного давления на переднюю поверхность перстневидного хряща (ниже щитовидного, широкого, позиционируемого просто по кадыку; "различается" от щитовидного нежестким промежутком- крико-тиреоидной мембраной) с целью сдавить этим хрящом, его задней частью пищевод, препятствуя таким образом возможной регургитации? "Если время и ситуация позволяет, при отсутствии противопоказаний к зондированию желудка, целесообразно перед интубацией провести его декомпрессию, путём введения в желудок толстого зонда...". Больному без сознания(в коме) противопоказано зондирование желудка до интубации трахеи. Это аксиома. В коме у больного снижены защитные рефлексы, не тоничны сфинктеры желудка. Возможна регургитация именно из-за зонда. Если интубация предполагается после введения в наркоз больного в сознании-желательно зондировать и очистить. Уверен, что это просто упущенная двусмысленность, потому как дальше указано верно. "...В дальнейшем желудок зондируется после интубации и перевода на ИВЛ..." Но материал учебный, нужно однозначное понимание. "...Интубационная трубка удаляется чаще при признаках восстановления сознания, самостоятельного дыхания и достаточном восстановлении мышечного тонуса..." Все верно в принципе, но материал для "скорой", как указано в начале статьи. Если были причины интубировать трахею и проводить ИВЛ, скорее и чаще всего, даже если произошли три указанных события, а они могли быть обусловленны собственно своевременностью интубации-вентиляции и её позитивным эффектом поддерживаться, не стоит перед передачей больного в ОРИТ экстубировать трахею, поскольку позитивный эффект дыхательной терапии может и угаснуть по её прекращению. В ОРИТ, оценив больного шире, найдут повод экстубировать. Уж, например, после успешной реанимации точно не стоит экстубировать трахею на "пороге". Если необходимо, мне кажется, правильней усугубить обезболивание и седацию, а если надо и релаксацию, по возможности, короткодействующими препаратами. Схемы индукции в наркоз разнообразны. Если мы о внутривенном наркозе, то классически, наверное, он включает гипнотик (усыпляющее), наркотик(обезболивающее) и миорелаксант. Но, например, в случае клинической смерти препараты не применяют вовсе, проводят интубацию "вживую". Кетамин показан при массивной кровопотере и геморрагическом шоке, минимально подавляя центральную гемодинамику, в отличие от барбитуратов или пропофола(относительно), но категорически противопоказан при черепно-мозговой травме или ином повреждении головного мозга, поскольку вызывает поскольку увеличивает мозговое полнокровие и внутричерепное давление, что вредно для поврежденного мозга. Положения головы, конечно,как и весь материал статьи, требуют иллюстраций. Ищите их в пособиях и книгах. Схемы использования изогнутого-имени Макинтоша, прямого-имени Миллера, Висконсин и пр-клинков тоже ищите в литературе, естественно, с картинками. "...на практике, у взрослых наиболее универсальной является трубка №8... не было случая, чтобы возникали проблемы при ИВЛ у взрослых, начиная с трубки №7 и больше. Применение трубки меньшего диаметра снижает частоту неудачных интубаций..." Внесу свои 5 копеек. Про трубку №8 ( имеется в виду внутренний диаметр трубки-8,0 мм; они так и обозначаются, например, 6,0; 6,5% 7,0; 8,5; видел, кажется, максимальную-№ 12 или 13) согласен, часто "универсальна"- и в нос, и в рот, и женщинам, и мужчинам. А про №7 и меньше для взрослых-нет. Те реаниматологи, что " настаивают на интубации трубками максимально возможного диаметра" мне представляются правыми, поскольку, даже если проблем с прохождением воздуха при дыхании или ИВЛ не возникает, они могут, и возникают в случае отхождения вязкой мокроты, аспирированного содержимого желудка, когда адекватного спонтанного очищения трубки и трахео-бронхиальной системы через недостаточно широкую эндотрахеальную трубку не происходит, а санационный катетер недостаточно узкий для прохождения в просвет трубки или его собственный просвет узок для аспирации крупнодисперсного содержимого трахеи.А содержимое будет, та же мокрота, которая сама у больного в коме, в наркозе, при подавлении кашля не отходит или отходит плохо. Могу ошибаться, но 8,0 -золотой стандарт для большинства взрослых пациентов. Свой план по подбору размера трубок составьте, изучая соответствующие материалы. Кстати, хочу заметить. Готовясь к интубации(лучше, чтобы некий набор принадлежностей для этого был всегда готов) надо проверить ларингоскоп-рукоятку (для безопасности-две) с батарейками или с сетевым питанием, а также не менее двух разнокалиберных (разнодлинных, один больше, другой меньше, исходя из возрастной-половой категории пациентов) ларингоскопических клинков, присоединяемых к рукоятке, - при приведении в рабочее-разогутое положение лампочка клинка должна гореть достаточно ярко, не гаснуть при движении клинка и тряске. Также надо заготовить несколько трубок,но не менее 2: одну избранного диаметра, вторую на пол-размера или размер меньшую, проверив до использования сохранность целостности манжеты каждой раздуванием воздухом. Еще- проводник-буж, описанный в статье. Его "боевое положение"-вставлен в трубку до того, как понадобится ввести трубку, оснащенную им в просвет трахеи. Нужен шприц (для раздувания манжеты сразу после введения трубки в трахею и удаления бужа)-5-20 мл.Обычно достаточно порядка 10 мл воздуха.Излишнее давление стенок манжетки на стенки трахеи в перспективе вредно для больного, а недостаточная герметичность системы "трубка-трахея" чреваты аспирацией секрета и крови/рвотных масс, находящихся над манжетой и проблемами с ИВЛ. Приблизительно, опытным путем, достаточная степень раздувания манжеты контролируется при пальпации манжеты трубки, её недостаточность при проведении ИВЛ может быть заметна по определяемому на слух исходящему вокруг трубки, минуя её просвет, воздуху ("сифонит"). "...Не торопитесь! Слухи о неэффективности масочной ИВЛ сильно преувеличены. Спецы должны успеть. Используйте тройной приём Сафара, воздуховод нужной длины..." Верное замечание. Примерная схема такая. 1). Поддержание проходимости верхних дыхательных путей приемами Сафара (иллюстрации смотрите, поймите каждый из этапов, тренируйтесь): - Разгибание головы(осторожно, когда есть подозрение на травму шейного позвоночника; при травме такое подозрение есть всегда до исключения такой вероятности в стационаре)-то самое классическое положение при интубации. -Выдвижение вперед нижней челюсти. - Открывание рта. Смотрите, как это делается, понимайте приемы достижения этих целей, пробуйте на человеке, применяйте в скоропомощной практике. Очень часто, если присутствует самостоятельное дыхание, этих приемов достаточно для его улучшения, так как вы улучшаете тот самый Airway - воздухоносный путь (то самое "A" из "ABC" или иной последовательности, как угодно). 2.) Использование носо-ротоглоточных воздуховодов. Тоже имеют размеры, согласно которым подбираются индивидуально. Препятствуют западению языка и формируют искусственный воздухоносный канал, заключенный в их корпусе. 3). Лицевая маска. Надо научиться ей пользоваться правильно. Автор статьи прав, говоря о её полезности. До освоения интубации трахеи вы должны освовить прием Сафара, воздуховоды и лицевую маску. 4) Комбитюбы, ларингеальные трубки и прочее подобное "бездумное" оснащение.Важны подбор размера и соблюдение техники установки. 5) Интубация трахеи. 6) Крикотиреотомия- неотложная манипуляция, когда другие способы поддержания проходимости ВДП и вентиляции легких невозможны-неуспешны: прокол-разрезание крикотиреоидной мембраны, вставление неширокой-№4-6-трубки). Лучше, когда "скорая" оснащена специальными наборами и обучена их применять. Про назотрахеальную интубацию соглашусь. Выполнять её в скоропомощном исполнении, в варианте, описанном автором статьи-у больного в коме или наркозе, без спонтанного дыхания, смысла, наверное, нет, поскольку она сложнее (продолжительнее), а преимуществ перед оротрахеальной не имеет. В варианте, предлагаемом коллегой Dr_Yershov-слепой назотрахеальной интубации с сохраненным спонтанным дыханием (есть и без дыхания, когда "клинком ларингоскопа" служат пальцы интубирующего), когда больной, например, в сознании, что необязательно, но главное, с сохраненным, пусть и неадекватным (не редким, достаточно глубоким), дыханием, часто незаменима, но требует понимания процедуры, практики и сноровки, по моему мнению, возможна к освоению после практического восприятия программы личного совершенствования навыков AirwayManagement, обозначенной выше. Эффективна тогда, когда нежелательно подавление дыхания больного, выключение его сознание, невозможна интубация трахеи через рот, как, например, при тяжелой лицевой травме с множественными переломами нижней челюсти. Последнее, про фиксацию трубки. Надо понимать, что держащаяся только на раздутой манжетке, расположенной в трахее, трубка недолговечна.Фиксировать надо крепко. Уровень фиксации при оротрахеальной интубации, естественно, индивидуален (чаще на 22 см на уровне передних резцов; трубка маркирована посантиметрово).Важно, чтобы кончик трубки, расположенный в трахее, располагался за голосовой щелью(при интубации момент прохождения кончиком трубки щели визализируется интубирующим) и над (не доходя до) бифуркацией трахеи (местом раздвоения её и перехода в главные бронхи-правый и левый) . Иначе, если будет обратное, в первом случае трубка либо выпадет из дыхательных путей, во втором продвинется в один бронх , что не поспособствует нормальной вентиляции лекгих. Контроль-аускультация над обеими половинами груди дыхательных шумов при проведении ИВЛ, попроще-наблюдаемое равномерное двустороннее раздувание половин груди во время вдоха. Кстати, аускультация на догоспитальном этапе-золотой стандарт контроля места стояния кончика трубки. Правило-над легкими дыхание(шумы) проводится, над желудком-нет. Итак, фиксация трубки.Из практики.Часто трубка ослизнена, фиксация бинта прямо на поверхность её ненадежна-соскальзывает. Выход прост, обмотайте кусочек лейкоплатыря на уровне фиксации трубки, а поверх уже обмотайте вязкой-бинтом.Крепите вокруг головы,чтобы пара пальцев проходила под вязкой и кожей свободно. |